- Se cree que B. besnoiti tiene un ciclo biológico indirecto (heteroxeno) similar al de otras especies del género Besnoitia (Figura 1).
- Los estadios del parásito que se encuentran en el ganado bovino son el taquizoíto, de replicación rápida y responsable de la fase aguda de la enfermedad; y el bradizoíto en el interior de quistes tisulares, de replicación lenta y responsable de la fase crónica de la enfermedad.
- Los quistes tisulares pueden localizarse en el tejido subcutáneo y en el epitelio y mucosas del tracto respiratorio superior, genital y conjuntiva donde son visibles macroscópicamente.
- Tanto los animales con signos clínicos y lesiones en piel como los animales infectados asintomáticos (con infecciones subclínicas) pueden ser una fuente de infección para otros animales del rebaño.
- Los factores de riesgo asociados a la infección por B. besnoiti están estrechamente relacionados con los modos de transmisión del parásito y, por tanto, asociados con las medidas de manejo que pueden favorecerla: animales en extensivo donde se practica la monta natural, la exposición a vectores artrópodos, la existencia de pastos o sementales compartidos por varios rebaños y el comercio de animales con estado sanitario desconocido y en los cuales no se realiza un diagnóstico previo de la enfermedad a la entrada en el nuevo rebaño.
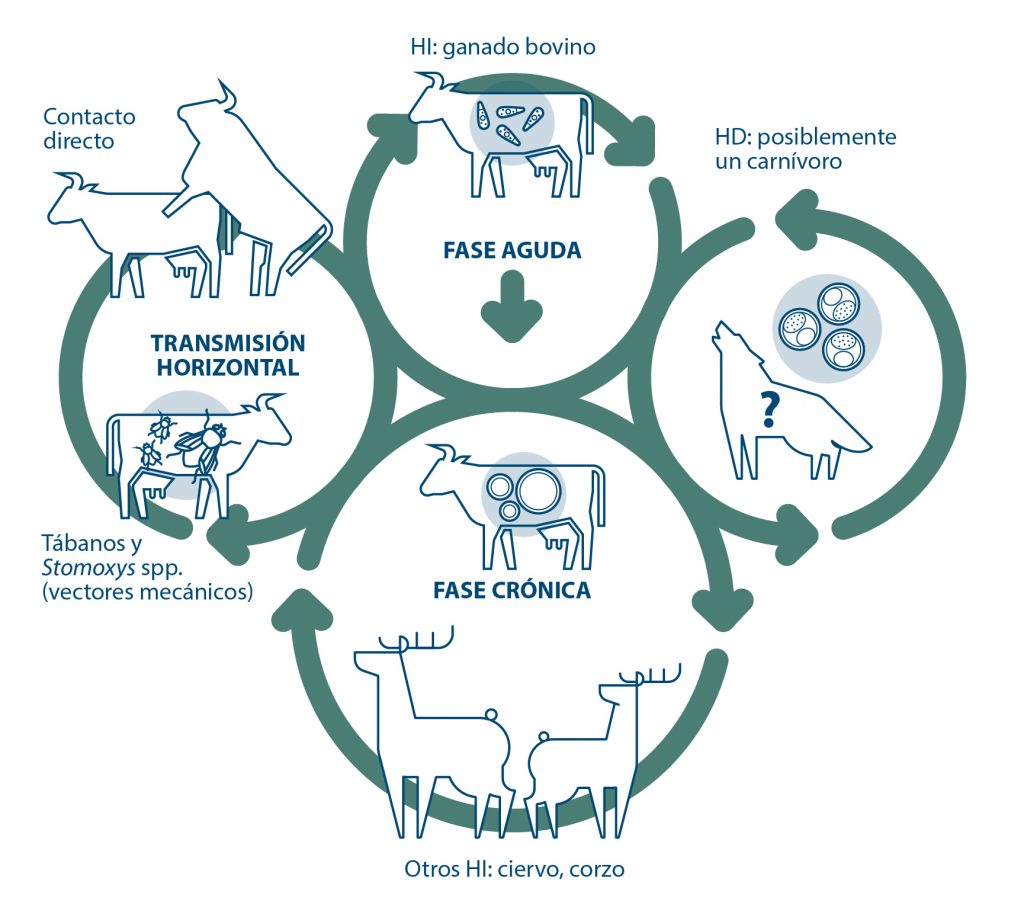
Figura 1. Besnoitia besnoiti se transmite de forma horizontal en el hospedador intermediario (HI), bien por medio de la picadura de vectores artrópodos hematófagos o por contacto directo entre animales infectados y sanos. Los posibles vectores de B. besnoiti son tábanos y Stomoxys spp. que actúan como vectores mecánicos transmitiendo los bradizoítos contenidos en el interior de los quistes del tejido subcutáneo. Se ha estimado que se necesitan numerosas picaduras y distancias cortas entre los hospedadores infectados y no infectados para que tenga éxito la transmisión vectorial. La transmisión por contacto directo tiene lugar, principalmente, durante la monta natural. La fricción existente durante la cópula facilitaría la ruptura de los quistes tisulares presentes en la mucosa vaginal o peneana y la liberación de los bradizoítos. Los bradizoítos son capaces de atravesar las membranas mucosas. Se cree que en el hospedador definitivo, tras la ingestión de tejidos con quistes tisulares del HI, tendría lugar las fases de desarrollo entero-epiteliales del parásito que culminarían con la eliminación de ooquistes (fase de resistencia ambiental que tras su esporulación podrían ser infectantes para el HI vía oral) en las heces. No se ha demostrado ni la transmisión venérea ni la transmisión transplacentaria, pero parecen poco probables.
¿Cuál la clínica y lesiones características de la besnoitiosis bovina y cómo se presenta la enfermedad en los rebaños?- La enfermedad se desarrolla en dos fases consecutivas: aguda (febril y anasarca) y crónica (escleroderma) (Figura 2).
- La fase aguda comienza con una fase febril caracterizada por signos clínicos inespecíficos como hipertermia, taquicardia, taquipnea, linfoadenomegalia, inapetencia, pérdida de peso, fotofobia y descarga nasal y ocular.
- A continuación, se produce una fase de edema o anasarca durante la cual los animales pueden desarrollar edemas en zonas declives, presentar cojeras, orquitis e incluso pueden llegar a morir.
- Finalmente, se desarrolla la fase de escleroderma, caracterizada por el desarrollo de quistes tisulares microscópicos en la dermis, pero que pueden ser macroscópicos en la conjuntiva palpebral, esclerótica y epitelio y mucosas del tracto respiratorio superior y del aparato genital, tanto de machos como de hembras. Además, se producen alteraciones cutáneas como engrosamiento, endurecimiento, formación de pliegues en la piel (“piel de elefante”) y alopecias en la cara, el cuello, la ubre y la zona perineal y escrotal. También pueden aparecer nódulos y grietas en la ubre y pezones y los machos pueden presentar atrofia testicular y azoospermia.
- La gravedad de los signos clínicos es muy variable. El número de animales que muestran signos clínicos durante las fases aguda o crónica es bajo en zonas donde la enfermedad es endémica (1-10%), incrementándose de forma notable en los brotes epidémicos (15-40%).
- En un rebaño infectado el porcentaje más alto del efectivo (hasta más de un 50%) está compuesto por animales infectados con cargas parasitarias bajas y sin signos clínicos detectables (animales infectados de forma subclínica), que pueden suponer un riesgo para la transmisión del parásito a otros animales no infectados, actuando como portadores asintomáticos.
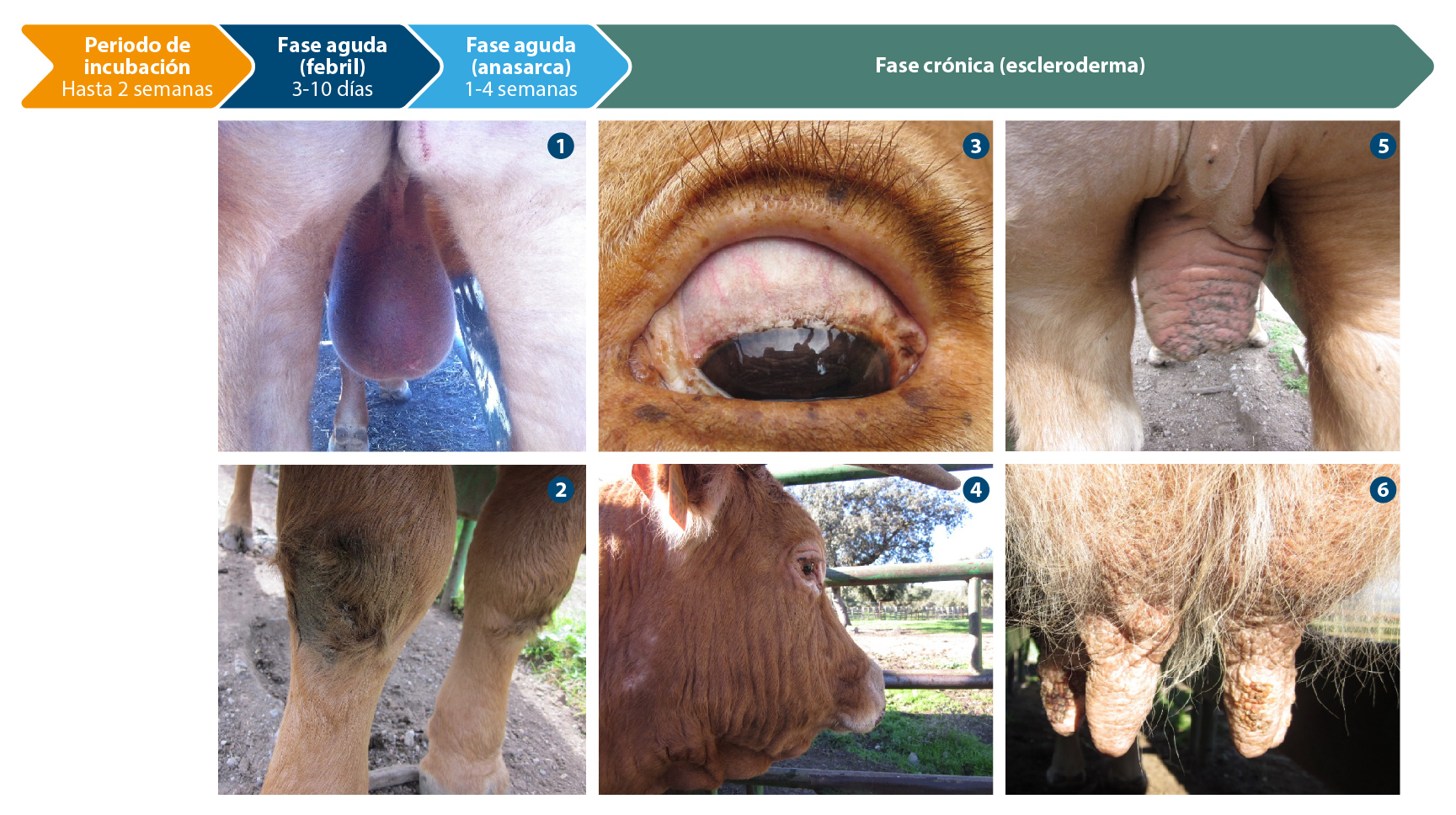
Figura 2. Cronobiología y lesiones macroscópicas de la besnoitiosis bovina aguda (1 y 2) y crónica (3,4, 5 y 6). 1: Orquitis; 2: Edemas en articulaciones; 3: Quistes tisulares en conjuntiva; 4: Piel de elefante y zonas de alopecia en cuello, cara y región periorbitaria; 5: Engrosamiento de la piel y pliegues en el escroto y extremidades posteriores; 6: Nódulos en ubres y en pezones.
¿Cómo saber si la infección por B. besnoiti está presente en el rebaño?- Se debe combinar la información epidemiológica y la inspección clínica (diagnóstico orientativo) con el análisis laboratorial (diagnóstico confirmatorio).
- Durante la inspección clínica debemos buscar signos característicos de las fases aguda o crónica, sin olvidar que estos no son patognomónicos. Por ello, es recomendable establecer un diagnóstico diferencial adecuado.
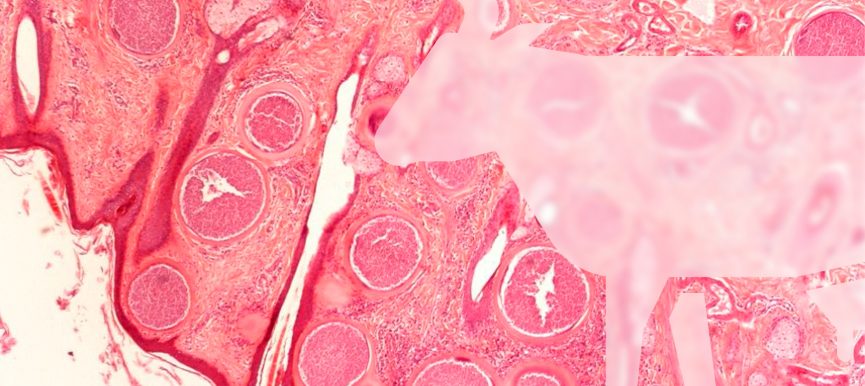
- Los quistes macroscópicos en la esclerótica y la mucosa vulvar son patognomónicos de la fase crónica de la enfermedad. Se puede tomar una biopsia cutánea en el caso de encontrar lesiones (preferiblemente de la región del perineo) para la búsqueda de quistes tisulares en tejido subcutáneo mediante compresión en placa (diagnóstico directo) (Figura 3), pero un resultado negativo no descarta la infección al tratarse de una técnica poco sensible.
- El diagnóstico serológico confirmará el diagnóstico clínico-epidemiológico presuntivo y permitirá detectar animales infectados de forma subclínica y en los que el número de quistes es posiblemente bajo.
- Las pruebas inmunoenzimáticas (ELISA) se emplean en el diagnóstico laboratorial de la besnoitiosis bovina y permiten detectar inmunoglobulinas específicas del isotipo G (IgG) a partir de la tercera semana post-infección. Si por el contrario obtenemos un resultado negativo, se recomienda confirmar el diagnóstico mediante la prueba Western blot que es más sensible.
- Para el diagnóstico de la besnoitiosis aguda se recomienda la detección pareada de inmunoglobulinas de los isotipos IgM e IgG, ya que los signos clínicos característicos de esta fase coinciden con valores elevados de IgM en ausencia de IgG, o bien repetir el análisis a las 3 semanas del primer diagnóstico.
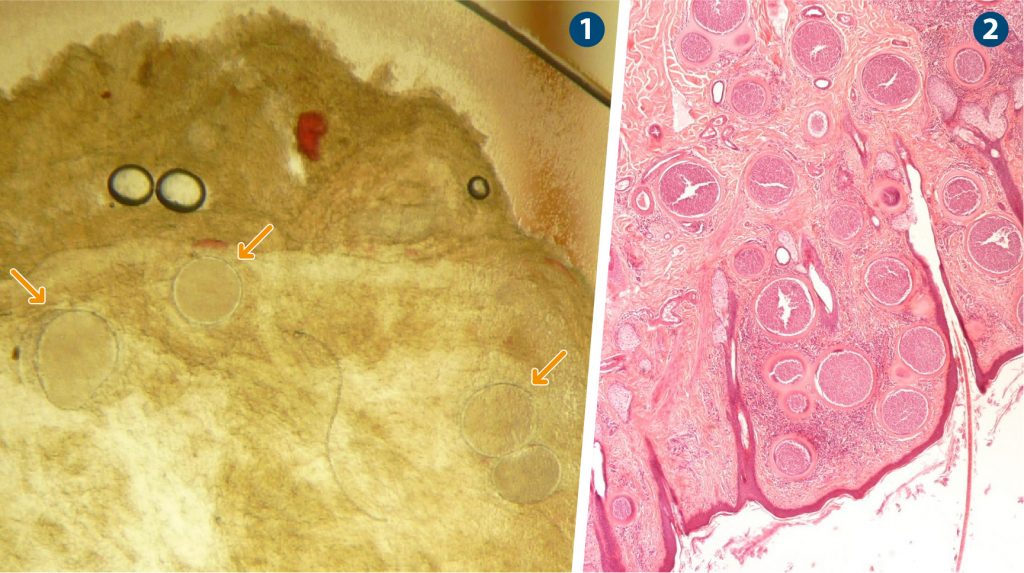
Figura 3. Quistes tisulares de Besnoitia besnoiti. 1: Quistes en una biopsia de piel tras su compresión en placa; 2: Corte histológico de piel teñido con hematoxilina-eosina (x100).
¿Cómo se afronta el control de la besnoitiosis bovina?- En la actualidad no existe ningún fármaco comercializado frente a la besnoitiosis bovina y los tratamientos (sulfamidas, toltrazuril, oxitetraciclina o parvacuona) de animales con infección crónica no han tenido éxito.
- Respecto a la profilaxis vacunal, en Israel se suele vacunar actualmente a los sementales jóvenes entre los 9 y 12 meses de edad con una vacuna viva atenuada. Sin embargo, su uso no está autorizado en Europa.
- El control de la enfermedad se basa en las medidas de bioseguridad y en el manejo, asociadas a un diagnóstico precoz de la infección que permita la puesta en marcha de un plan de control.
- En rebaños no infectados se deben establecer medidas de bioseguridad que eviten la entrada de la enfermedad (bio-exclusión): controles sanitarios de las nuevas entradas, especialmente de los sementales durante el período de cuarentena y evitar el uso de pastos o toros comunales. Además, todos los animales deberían ser examinados al final de la temporada de pastoreo.
- En los rebaños infectados además de las medidas de bio-exclusión se implementarán medidas que reduzcan la incidencia y prevalencia de la enfermedad (bio-contención) (Figura 4).

Figura 4. Recomendaciones para el control de la besnoitiosis bovina en una explotación afectada.